Definición aceptada por la Liga Internacional Contra la Epilepsia (ILAE, por sus siglas en inglés).
Tener por lo menos dos crisis no provocadas con un intervalo de más de 24 horas entre cada una o una convulsión no provocada y con probabilidad de tener futuras crisis similar al riesgo de recurrencia general (por lo menos del 60 %) después de dos convulsiones no provocadas en los próximos 10 años, o síndrome de epilepsia diagnosticado.1
La clasificación actual de la epilepsia se basa en una combinación de los últimos conocimientos científicos con la opinión de especialistas de alto nivel, incluyendo una vasta consulta a profesionales dedicados a la epilepsia y a la comunidad de la epilepsia más amplia en todo el mundo.
La importancia de la clasificación y su fin:
- Proporciona un marco para entender el tipo de crisis que tiene el paciente
- Los otros tipos de crisis que es más probable que tengan lugar en esa persona
- Los potenciales desencadenantes de sus crisis
- Frecuentemente su pronóstico
- Informa sobre los riesgos de las comorbilidades, entre ellas, las dificultades de aprendizaje, el deterioro intelectual, rasgos psiquiátricos como el trastorno del espectro autista y el riesgo de mortalidad, por ejemplo, la muerte súbita e inesperada en la epilepsia (SUDEP).
- La clasificación suele orientar la elección de los tratamientos antiepilépticos.2
La etiología de la epilepsia es muy diversa; varía de acuerdo con:
- Grupo de edad, nivel socioeconómico de la población y el lugar donde se realice el estudio.
- También influye el uso de herramientas diagnósticas de rutina, donde la resonancia magnética brinda información superior a la tomografía cerebral y puede mostrar lesiones en pacientes en quienes previamente se desconocía su causa.3
- Se debe considerar un diagnóstico etiológico desde el momento en que el paciente se presenta por primera vez y en cada paso a lo largo de la ruta diagnóstica.2
Desde el punto de vista de la etiología las crisis epilépticas se dividen en 3 grupos:
- Sintomáticas o secundarias, claramente atribuibles a una lesión cerebral demostrable o alteraciones cromosómicas
- Idiopáticas, debidas a alteraciones genéticas, como mutaciones de los canales iónicos o de los receptores cerebrales
- Criptogénicas, no se logra demostrar una etiología clara, pero no son idiopáticas y existen datos para sospechar que son debidas algún tipo de lesión cerebral no demostrable
En los niños las más frecuentes son las lesiones prenatales y posnatales (hipoxia neonatal, lesiones vasculares perinatales tanto isquémicas como hemorrágicas).
Trastornos del neurodesarrollo (displasias cerebrales, neurofibromatosis y secuelas de procesos infecciosos cerebrales).
En la pubertad y la adolescencia cobran especial relevancia las epilepsias idiopáticas, siendo la más frecuente la epilepsia benigna rolándica, las ausencias de la niñez y la adolescencia y sobre todo la epilepsia mioclónica juvenil (de Janz).
En la edad adulta disminuye la frecuencia considerablemente, pero las principales etiologías son las epilepsias asociadas a lesiones cerebrales. En México una de las principales causas de epilepsia es la neurocisticercosis, asociada con lesiones activas o inactivas. Ocupan también un lugar relevante en este grupo etario las lesiones cerebrales traumáticas.
En el paciente de la tercera edad las causas mas frecuentes son las lesiones cerebrovasculares y las neoplasias cerebrales, primarias o metastásicas.3
La epilepsia de un paciente se puede clasificar en más de una categoría etiológica.2
Cuadro clínico
Las crisis pueden ser muy variadas, se dividen en tres grandes grupos:
1.- Crisis parciales sus manifestaciones clínicas permiten saber que la crisis se originó en una zona cerebral bien delimitada y pueden persistir focalizadas durante toda la duración de la crisis, o bien pueden dar lugar a una propagación de la crisis hacia otras zonas del cerebro.
Simples no existe alteración de la conciencia durante la crisis, por lo menos al inicio de la misma, ya que si la crisis se extiende a otras áreas del cerebro podría en forma tardía alterar el estado de conciencia.
Las mas comunes son las motoras, seguidas de las sensoriales, las visuales y las auditivas.
Complejas desde el inicio de la crisis hay una alteración del estado de conciencia sin caída al suelo, las mas frecuentes son las originadas en lóbulo temporal (la definen como si el paciente buscara algo, ya que mueve la cabeza de un lado a otro).
2.- Crisis generalizadas las manifestaciones clínicas indican que la actividad epiléptica se origina o afecta toda la corteza cerebral desde el inicio de la crisis.
Tónicas aumento generalizado del tono muscular, se pone tieso, generalmente con una duración breve 10 a 15 seg predominan en el sueño y con frecuencia pasan inadvertidas.
Clónicas sacudidas abruptas y amplias que comprometen todo el cuerpo, mas evidentes en los miembros superiores.
Tónico-clónicas son las más frecuentes, pueden ser resultado de una generalización secundaria de crisis parciales sean simples o complejas o pueden aparecer de inicio tónico-clónicas. Inicia con una contracción muscular tónica, provocando una flexión parcial del tronco en ocasiones con rotación del mismo, desviación de los ojos hacia arriba, elevación y abducción de los miembros superiores y extensión tónico sostenida de los miembros inferiores, después viene la fase clónica, siempre se acompañan de manifestaciones de descarga autonómica excesiva (hipersialorrea, diaforesis profusa, taquicardia, midriasis y aumento notable de las secreciones bronquiales).
Mioclónicas sacudidas musculares súbitas, abruptas y generalizadas de breve o muy breve duración.
Atónicas pérdida total del tono muscular generalizado, acompañada de perdida de la conciencia lo cual provoca caídas brutales, son poco frecuentes, se presentan sobre todo en niños con epilepsias sintomáticas.
De ausencia inician exclusivamente en la niñez y la adolescencia, no hay crisis de ausencia que debuten en la edad adulta. Hay un inicio abrupto de alteración de la conciencia, con ruptura total de contacto con el entorno, falta de respuesta a los estímulos, falta de respuesta a la voz y mirada y postura fijas, típicamente dura entre 4 y 10 seg, con una terminación abrupta y recuperación inmediata de la conciencia, sin alteración posictal.
3.- La epilepsia mioclónica juvenil también llamada de Janz, es uno de los tipos mas frecuentes de epilepsia, ocupando del 5 al 10% de todas las epilepsias, la edad de inicio es entre los 8 y 18 años con un pico entre los 12 y los 14 años; es la más frecuente de todas las idiopáticas y presenta tres tipos de crisis (mioclónicas, tónico clónicas generalizadas y de ausencia).
Diagnóstico
Es fundamentalmente clínico
El interrogatorio debe ser detallado hacia el paciente y el testigo o testigos que hayan presenciado la crisis:
1.- Horario de presentación
2.-actividad durante la crisis
3.- Interrogatorio exhaustivo y repetitivo (importante preguntar siempre sobre las crisis mioclónicas, ya que en ocasiones piensan que son fenómenos que se presentan en los pacientes son muy nerviosos).
4.-Interrogar siempre sobre la presencia y el tipo de manifestaciones posictales.
5.-Interrogatorio sobre los antecedentes del paciente.
Desde el punto de vista clínico hay 5 características que se cumplen en prácticamente todas las epilepsias las crisis son:
- Episódicas
- Paroxísticas
- Estereotipadas
- Autolimitadas
- Con fenómeno posictal
Examen físico, es necesario realizar un examen neurológico lo más detallado posible, con especial atención en el nivel de IQ y el sistema motor y reflejo.
Auxiliares diagnósticos más importantes son el electroencefalograma (EEG) y la resonancia magnética nuclear (RM), en algunos casos es mas importante el EEG y otros la RM.
Tratamiento
El tratamiento inicial de todo paciente incluye fármacos antiepilépticos, su adecuado uso puede lograr la remisión del 70% de los casos.
Se debe iniciar siempre con monoterapia, es decir un solo medicamento de primera elección, si no hay buena respuesta usar un fármaco de segunda elección, si esto falla entonces se recurre al uso combinado.
Sin embargo hasta el 30% de los casos se tornan farmacorresistentes, en estos casos la cirugía de la epilepsia desempeña un papel muy importante.
La cirugía curativa (resección temporal), en los casos bien seleccionados hasta en 70% se logra la remisión total del cuadro clínico.
En casos de epilepsia extratemporal los porcentajes de éxito quirúrgico son mas bajos alrededor del 40% en los casos bien seleccionados. El protocolo de estos pacientes requiere estudios muy sofisticados como electrocorticografìa de la superficie cerebral o la inserción de electrodos de profundidad en el cerebro y en México hay muy pocos centros hospitalarios con accesos a esta tecnología.
La cirugía paliativa tiene la meta de reducir la gravedad y la frecuencia de las crisis.3
Puntos clave ILAE
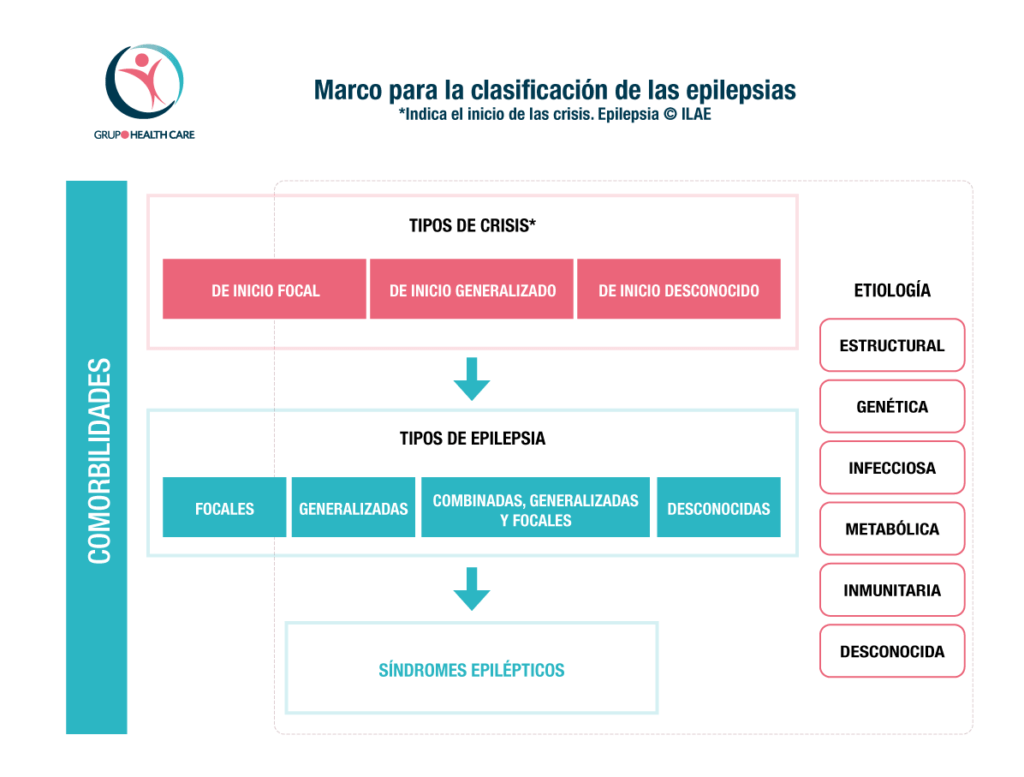
- La ILAE presenta un marco revisado para la clasificación de las epilepsias, concebido para trabajar con la clasificación de los tipos de crisis.
- Niveles de diagnóstico: tipo de crisis, tipo de epilepsia (focal, generalizada, combinada generalizada y focal, desconocida) y síndrome de epilepsia.
- Se debe considerar un diagnóstico etiológico desde el momento en que el paciente se presenta por primera vez y en cada paso a lo largo de la ruta diagnóstica. La epilepsia de un paciente se puede clasificar en más de una categoría etiológica.
- El término «benigna» se sustituirá por los términos «autolimitada» y «farmacosensible», que se utilizarán según corresponda.
- El término «encefalopatía evolutiva y epiléptica» puede aplicarse en forma total o parcial según corresponda.2